آخرین مطالب «سازمان نظام پزشکی»
مقالات عمومی
آموزش همگانی
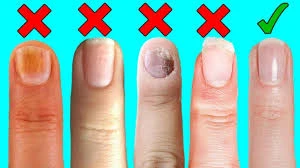
۱۸ دی ۱۴۰۳
تازه
مقالات عمومی
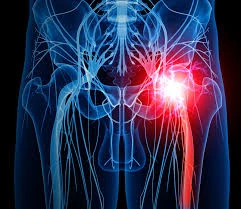
۲۲ آذر ۱۴۰۳
مقالات عمومی
تازه

۲۰ آذر ۱۴۰۳
مقالات تخصصی
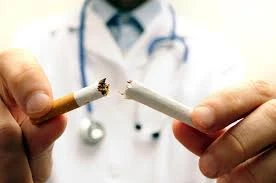
۱۷ آذر ۱۴۰۳
مقالات تخصصی

۱۷ آذر ۱۴۰۳
راهنماهای بالینی (Guideline)

۱۷ آذر ۱۴۰۳
راهنماهای بالینی (Guideline)

۱۷ آذر ۱۴۰۳
راهنماهای بالینی (Guideline)

۱۷ آذر ۱۴۰۳
راهنماهای بالینی (Guideline)

۱۷ آذر ۱۴۰۳
راهنماهای بالینی (Guideline)

۱۷ آذر ۱۴۰۳
راهنماهای بالینی (Guideline)

۱۷ آذر ۱۴۰۳
تازه
مقالات تخصصی

۱۵ آذر ۱۴۰۳